În ultimii ani, experții din întreaga lume au observat o creștere a proceselor degenerative-distrofice la nivelul gleznei, ducând treptat la dizabilitate. Artroza articulației gleznei se dezvoltă adesea ca urmare a unor leziuni grave sau microtraume permanente la sportivi, dansatori profesioniști, artiști de circ. Cum să observați semnele acestei boli în timp util și să opriți progresia acesteia, precum și cum este tratată, veți învăța din acest articol.
Artroza gleznei - ce este
Glezna este o articulație complexă, asemănătoare unui bloc, formată de capetele inferioare (distale) ale tibiei și fibulei piciorului inferior, formând gleznele interioare și exterioare (gleznele), precum și talusul piciorului. Din interior, este întărită de ligamentul deltoid, din exterior - de ligamentele talofibulare și calcaneofibulare anterioare și posterioare. Funcție: flexia și extensia piciorului. Glezna este conectată funcțional cu piciorul, are ligamente comune și tendoane musculare cu articulațiile piciorului.
Artroza articulației gleznei este o boală degenerativă-distrofică care debutează cu subțierea și distrugerea cartilajului articular, reducându-i proprietățile de depreciere, urmată de includerea tuturor celorlalte țesuturi articulare în procesul patologic. Boala duce treptat la uzura completă a articulației și la dizabilitate. Codul pentru artroza articulației gleznei ICD-10 este M19.
Boala este mai puțin frecventă decât o leziune similară a genunchiului și este de obicei rezultatul unor răni grave sau răni pe termen lung ca urmare a oricărei activități.
Cauzele osteoartritei gleznei
Specialiștii au studiat în detaliu motivele dezvoltării artrozei articulației gleznei și a artrozei piciorului. Acest:
- leziuni - fracturi intraarticulare ale articulațiilor, fracturi ale gleznelor, rupturi complete și incomplete de ligamente și tendoane;
- microtraumatisme datorate oricărei activități profesionale - este vorba de balerini, dansatori, sportivi profesioniști;
- sarcină crescută pe picioare cu greutate corporală excesivă;
- distribuirea incorectă a sarcinii la purtarea pantofilor cu tocuri înalte;
- tulburări metabolice care au un efect negativ asupra metabolismului în țesutul cartilajului - diabet zaharat, obezitate, gută etc. ;
- schimbări hormonale, inclusiv legate de vârstă;
- artrita purulentă acută severă transferată;
- artrită cronică pe termen lung de orice origine;
- osteocondroza coloanei vertebrale lombare și hernia intervertebrală, provocând lezarea rădăcinilor coloanei vertebrale și slăbirea mușchilor piciorului și piciorului, ducând la instabilitate articulară și leziuni.
Mecanismul dezvoltării bolii (patogeneza)
Sub influența diferitelor motive, circulația sângelui în regiunea articulară este perturbată, ceea ce duce la o scădere a volumului lichidului sinovial care hrănește țesutul cartilajului. Din cauza lipsei de oxigen și nutrienți, cartilajul devine mai subțire, pe el apar crăpături și eroziuni. Acest lucru duce la leziuni ale stratului subcartilaginos al osului. Se îngroașă (sclerozează) și crește de-a lungul marginilor suprafețelor articulare. Aceste creșteri se numesc osteofite. Acestea comprimă țesuturile moi, vasele de sânge și nervii, provocând durere și perturbând în continuare circulația sângelui.
Din cauza tulburărilor circulatorii și a tensiunii mari, mușchii suferă, sunt slăbiți, ceea ce duce la instabilitate articulară și luxații frecvente. Se dezvoltă artroza piciorului, sunt afectate articulațiile mici ale tarsului, articulațiile metatarso-tarsiene, metatarsofalangiene și interfalangiene.
Treptat, țesutul conjunctiv crește în articulații, legând strâns suprafețele articulare și perturbând funcția articulară. Pierderea completă a funcției gleznei este asociată cu fuziunea articulațiilor osoase articulare. De asemenea, se dezvoltă treptat artroza piciorului.
Simptomele osteoartritei gleznei
Artroza gleznei decurge lent și imperceptibil la început. Dar simptomele apar și cresc treptat, semnalând un fel de încălcare la nivelul membrului inferior.
Primele semne
Primul simptom al artrozei gleznei este durerea în timpul sarcinilor mari, de exemplu, în timpul mersului lung, dansului, jocului de fotbal sau volei etc. Această durere trece rapid, astfel încât persoana nu îi acordă imediat atenție, atribuind-o oboselii musculare. Durerea poate fi atât simetrică în ambele articulații (cu sarcini mari și microtraumatisme), cât și unilaterală (după o leziune majoră).
Apoi apare o senzație de rigiditate dimineața sau după o lungă ședere în stare nemișcată. Gleznele devin rigide pentru o vreme, îngreunând mișcarea. În stadiile inițiale durează câteva minute și trece după un ritm lent. Acest simptom ar trebui deja să alerteze și să devină un motiv pentru a merge la medic.
Simptome evidente
Treptat, durerea după efort se intensifică și durează mai mult. Piciorul poate doare toată ziua. Durerile nocturne se unesc, apar de obicei în a doua jumătate a nopții și sunt uneori însoțite de crampe musculare dureroase. Perioadele de rigiditate după imobilitate sunt, de asemenea, prelungite.
Din cauza durerii severe, o persoană începe să șchiopătească în timp ce merge, încearcă să reducă durerea la picior prin întinderea sau apăsarea acestuia. Uneori glezna se umflă, pielea de deasupra se înroșește, durerea se intensifică. Acesta este un semn de sinovită - inflamație a membranei sinoviale interioare. Inflamația este de natură neinfecțioasă, se dezvoltă din iritația mecanică și se rezolvă de la sine fără tratament. Dar, în același timp, exacerbarea sinovitei activează progresia procesului degenerativ-distrofic articular.
Simptome periculoase
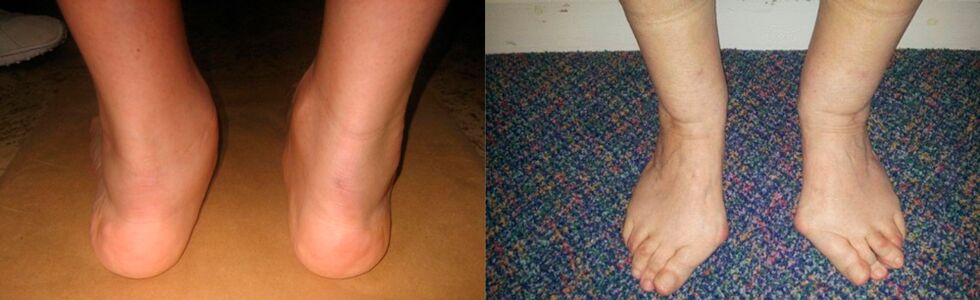
Durerea constantă, agravată de efort fizic, instabilitate, slăbire a articulației, tendința la subluxații, luxații și leziuni ale ligamentelor sunt simptome periculoase care necesită o vizită la medic. Glezna se modifică extern: capătă o formă diferită din cauza osteofitelor crescute. Artroza gleznei (glezna) duce la îngroșarea acesteia. Mișcările piciorului sunt inițial ușor limitate, iar apoi glezna devine nemișcată sau invers, slăbită, instabilă. Dar chiar și în această etapă, pacientul poate fi ajutat, trebuie doar să contactați clinica. Apar simptome de artroză a piciorului: durere la picior, încălcarea flexiei acestuia și depreciere. Dezvoltarea artrozei degetului mare este însoțită de durere și deformare a piciorului sub formă de bombare și îndoire a degetului mare spre exterior.
Ce este artroza periculoasă a gleznei
Pericolul este ca boala la inceput sa se dezvolte imperceptibil si foarte des pacientul merge la medic, avand deja stadiu avansat.
Orice localizare și formă de artroză are complicații grave, așa că nu trebuie să amânați tratamentul.
Clasificare
Artroza gleznei poate fi primară, atunci când cauza dezvoltării acesteia nu este stabilită, și secundară, cu o cauză de origine cunoscută. În funcție de cauza dezvoltării, boala poate avea propriile caracteristici distinctive.
Artroza post-traumatică a articulației gleznei
Consecințele leziunilor traumatice sunt cea mai frecventă cauză a bolii. Artroza post-traumatică a articulației gleznei se poate dezvolta după o leziune majoră - ruptură de ligament, luxație, fractură intraarticulară. De obicei, o articulație este rănită, astfel încât artroza post-traumatică este unilaterală. O rănire mică, dar netratată, poate să nu se facă simțită la început. Și numai după un timp, când o persoană a uitat deja de asta, apare o ușoară durere în creștere. Acest tip de vătămare este periculos, deoarece pacientul merge deja la medic într-o stare neglijată. Leziunile grave sunt tratate mai bine, consecințele lor apar mai repede și pacientul solicită ajutor medical nu atât de târziu.
Microtrauma pe termen lung discretă a ambelor glezne este tipică pentru dansatorii profesioniști, sportivii și persoanele a căror profesie este asociată cu o ședere lungă în picioare. Există dureri simetrice la nivelul gleznelor în timpul efortului fizic. De obicei, sunt confundați cu dureri musculare cu oboseală, așa că este, de asemenea, prea târziu pentru a consulta un medic.
Artroza gleznei după artrită
Cauzele acestor artroze pot fi procese inflamatorii cronice la nivelul articulatiilor (artrita): reumatoide, reactive, psoriazice. În acest caz, procesele inflamatorii sunt combinate cu cele degenerative-distrofice (artrita-artrita). Acest lucru accelerează procesul de distrugere a gleznei. Cu o exacerbare a inflamației, articulațiile se umflă, pielea de deasupra lor devine roșie, durerea devine foarte severă, mai ales noaptea. Când inflamația scade, predomină tulburările metabolice, în timp ce toate procesele se dezvoltă foarte repede. Boala necesită monitorizare și tratament constant de către un reumatolog.
Mult mai rar, procesul degenerativ-distrofic se dezvoltă după ce suferiți de artrită purulentă acută. Procesul purulent distruge țesuturile articulare și, după recuperare, în locul lor se formează țesut conjunctiv, care perturbă funcția membrului.
Artroza se poate forma și după artrita infecțioasă - tuberculoză, gonoree etc. Progresia bolii este asociată cu principalul proces infecțios și cu natura distrugerii. Dacă infecția persistă, distrugerea articulațiilor va progresa.
Metabolic
Se dezvoltă cu un curs lung de gută. Foarte des este afectat primul deget de la picior. Alte articulații mici ale piciorului și gleznei sunt mai rar afectate. Deoarece atacurile de gută continuă, este dificil să se determine în exterior când are loc procesul degenerativ-distrofic. O poți vedea doar pe o radiografie. În orice caz, pacientul trebuie observat în mod regulat de un reumatolog și examinat periodic.
Artroza deformantă a articulației gleznei
Toate tipurile de artroză se deformează în timp. Deformările osoase indică un stadiu avansat al bolii, când cartilajul s-a prăbușit deja și impactul mecanic constant asupra țesutului osos contribuie la creșterea acestuia de-a lungul marginilor suprafeței articulare. Așa se formează osteofitele care schimbă forma articulară.
Gradele de artroză ale articulației gleznei
Există mai multe clasificări, dintre care una distinge trei stadii clinice și radiologice ale artrozei:
- Din timp. Puțină durere după ce ați stat în picioare sau a mers mult timp, ceva rigiditate dimineața. Toate acestea dispar rapid fără nici un ajutor. Raze X: îngustare normală sau ușoară a spațiului articular.
- progresivă. Durerea după efort fizic este mai puternică și mai lungă. Rigiditatea crește, apare o criză în articulații în timpul mișcării. Uneori, articulația se umflă, se înroșește și doare foarte mult - semn de sinovită. Radiografia arată o îngustare semnificativă a spațiului articular, îngroșarea țesutului osos subcartilaginos (osteoscleroză) și proliferarea osteofitelor.
- Final. Sindromul durerii se intensifică, devine permanent. Din cauza durerii, o persoană șchiopătează, își înfășoară picioarele, folosește un baston sau cârje. Funcția membrului este afectată, se dezvoltă artroza piciorului și a degetului mare. Absența completă a mișcărilor de flexie-extensoare este rară, de obicei pe fondul artrozei-artritei. La radiografie: nu există spațiu articular, osteoscleroză, osteofite mari care deformează articulația.
Complicații posibile
Dacă boala nu este tratată și lăsați totul să-și urmeze cursul, atunci sunt posibile următoarele complicații:
- disfuncție persistentă a articulației și dizabilitate;
- durere severă necontenită la gleznă și picioare, atât după efort, cât și fără;
- instabilitatea gleznei cu dezvoltarea luxațiilor și subluxațiilor obișnuite;
- afectarea piciorului și a degetului mare se vor uni, ceea ce va agrava și mai mult starea pacientului.
Diagnosticul de artroză a gleznei
Înainte de a prescrie tratamentul, medicul efectuează o examinare a pacientului, inclusiv:
- interviu și examen medical;
- metode suplimentare de cercetare: teste de laborator (se depistează semne de inflamație și tulburări metabolice), studii instrumentale (radiografia articulației în două proiecții, imagistica computerizată și prin rezonanță magnetică - sunt detectate modificări precoce ale structurilor osoase și ale țesuturilor moi), artroscopia diagnostică se examinează suprafața articulară internă ).
Tratamentul artrozei articulației gleznei
După stabilirea diagnosticului final, medicul selectează un complex de tratament individual pentru pacient, constând din metode medicamentoase și non-medicamentoase.
Tratamentul medical al osteoartritei articulației gleznei
Sunt prescrise medicamente care au un efect simptomatic (elimină simptomele bolii) și patogenetic (suprimă mecanismul de dezvoltare a bolii).
Antiinflamatoare și analgezice
Pentru a elimina durerea, medicamentele din grupul antiinflamatoarelor nesteroidiene (AINS) sunt prescrise în cure scurte, ameliorează bine durerea și inflamația (dacă sinovita s-a agravat):
- injecţie;
- supozitoare rectale;
- tablete orale;
- plasture de piele.
Relaxante musculare
Mușchii care înconjoară articulația bolnavă și care efectuează mișcarea acesteia sunt în tensiune constantă, ceea ce duce la atrofia lor și crește durerea. Pentru a elimina spasmele musculare, sunt prescrise medicamente din grupul relaxantelor musculare.
Condroprotectoare
Medicamentele din grupul de condroprotectori conțin glucozamină sau condroitină și, uneori, ambele substanțe. Ele protejează celulele cartilajului de distrugere și promovează refacerea acestora. Sunt prescrise sub formă de injecții, tablete și agenți externi (creme și unguente).
Preparate cu acid hialuronic pentru artroza articulației gleznei
Pentru a îmbunătăți abilitățile de amortizare ale lichidului sinovial și pentru a preveni rănirea ulterioară a țesuturilor cartilaginoase și osoase, acidul hialuronic este injectat în cavitatea articulară. Acest lucru duce la ameliorarea durerii și la îmbunătățirea mobilității articulațiilor.
Geluri și unguente antiartroze pentru artroza articulației gleznei
Mijloacele externe pot fi folosite acasă. Unguente pentru artroza articulației gleznei:
- Gelurile AINS sunt potrivite pentru ameliorarea durerii și a inflamației;
- pentru refacerea cartilajului - gel și unguent pe bază de condroitină.
Terapie non-medicamentală
Principalele metode de tratare a artrozei gleznei sunt non-medicamentale. Acestea sunt exerciții terapeutice, masaj, kinetoterapie, purtarea aparatelor ortopedice.
Fizioterapie
Pentru a atenua starea pacientului și a restabili funcția articulației, numiți:
- electroforeză cu substanțe medicinale;
- terapie cu laser;
- magnetoterapie;
- proceduri de încălzire - parafină, ozocerită, în condițiile stațiunilor - aplicații cu nămol.
Masaj pentru osteoartrita articulației gleznei
Cursurile de masaj îmbunătățesc circulația sângelui, ceea ce duce la activarea metabolismului, refacerea țesuturilor articulare și extraarticulare. Efectul pozitiv al masajului asupra mușchilor este eliminarea spasmului, care contribuie la fluxul de sânge către mușchi, și restabilirea forței acestora, necesară pentru a menține membrul în poziția dorită.
Exerciții și terapie cu exerciții pentru artroza articulației gleznei
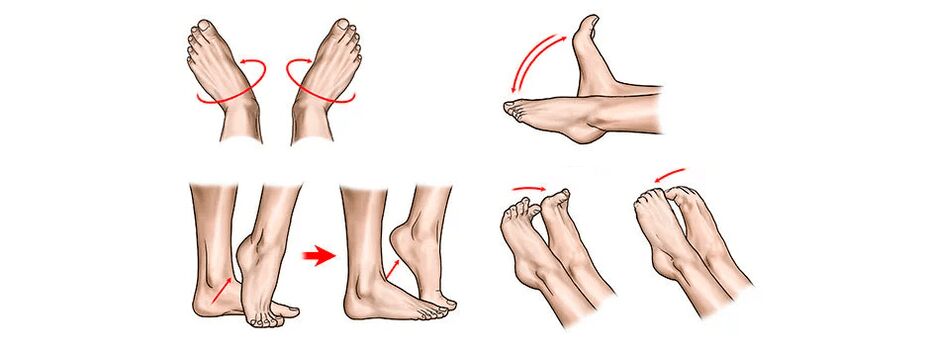
Gimnastica terapeutică este un panaceu pentru artroză. Activitatea motrică este foarte importantă, pe lângă terapia cu exerciții, înotul este util. Implementarea sistematică a exercițiilor selectate de medic vă permite să restabiliți în mare măsură funcția membrului, chiar și cu o boală avansată.
Un set aproximativ de exerciții (dar înainte de a începe implementarea acestuia, trebuie să vă consultați medicul):
Utilizarea produselor ortopedice speciale
Pentru a preveni progresia bolii, medicul poate prescrie purtarea unui dispozitiv ortopedic special - o orteză. Fixează piciorul în poziția anatomică corectă, ameliorează tensiunea musculară, îmbunătățește circulația sângelui. Purtarea ortezei este prescrisă de un medic, care selectează și modelul cel mai potrivit.
Fixarea gleznei poate fi efectuată și cu bandă: cu benzi adezive speciale, glezna se fixează ușor în poziția dorită.

Intervenție chirurgicală
Operația este recomandată pentru durerile severe care nu sunt eliminate prin metode conservatoare de tratament, precum și pentru disfuncția semnificativă a membrului.
Tipuri de intervenții chirurgicale
Operațiunile pot fi efectuate în moduri tradiționale și blânde:
- Artroscopia terapeutică (operații de economisire):
- igienizarea cavității articulare - cu ajutorul unui artroscop, fragmentele de cartilaj și țesut osos sunt îndepărtate din cavitate, care interferează cu mișcarea și provoacă durere;
- condroplastie - se indeparteaza stratul deteriorat de cartilaj, ceea ce stimuleaza cresterea de noi celule de cartilaj (condroplastie abraziva); în unele cazuri, se efectuează transplantul de secțiuni de autocartilaj prelevate din zonele neîncărcate ale articulației genunchiului pacientului (artroplastie în mozaic); condroplastia este eficientă în a 2-a etapă a bolii, când articulația nu și-a pierdut încă funcția.
- Artrodeza este o operație chirurgicală tradițională. Se efectuează cu o încălcare semnificativă a funcției membrului, slăbirea acestuia, luxații obișnuite și durere. Articulația este îndepărtată, oasele piciorului inferior sunt fuzionate cu oasele piciorului. Glezna devine nemișcată și servește doar ca suport.
- Endoprotetica este înlocuirea unei funcții uzate și pierdute a gleznei cu una artificială.
Caracteristicile reabilitării după intervenție chirurgicală
Toate operațiunile sunt efectuate în condiții staționare, după care experții recomandă o reabilitare completă. Cu operațiuni de economisire, reabilitarea se efectuează în regim ambulatoriu, cu includere precoce în cursul exercițiilor terapeutice, cu excepția sarcinilor mari asupra articulației. După endoprotezare, pacientul rămâne în spital timp de o săptămână, iar apoi măsurile de reabilitare sunt efectuate în ambulatoriu. După două săptămâni, cusăturile sunt îndepărtate și pacientul poate face un duș.
Alimente dietetice
Nu există o dietă specială pentru osteoartrita. Dar pentru a elimina stresul inutil asupra gleznei, este necesar să se mențină o greutate corporală normală. O persoană ar trebui să primească o nutriție sănătoasă adecvată, dar volumul alimentelor bogate în calorii ar trebui înlocuit parțial cu legume și fructe. Primele și secundele cu conținut scăzut de grăsimi, pui, pește de mare, brânză de vaci, brânză, produse lactate sunt utile.
Medicină tradițională
Folosirea medicinei tradiționale numai pentru artroză nu va ajuta. Dar ele pot fi utilizate ca parte a unui tratament complex prescris de un medic. Iată câteva rețete:
- pentru administrare orală: infuzie de rozmarin sălbatic; Se toarnă peste noapte 20 g de iarbă tocată mărunt într-un termos cu 500 ml apă clocotită, se strecoară dimineața și se ia o jumătate de pahar de 4 ori pe zi timp de o lună; analgezic, reface țesutul cartilajului;
- pentru administrare orală: luați o minge de mumie cu diametrul de 0, 5 cm dimineața, mestecând bine, cu 30 de minute înainte de masă timp de 10 zile; pauză 5 zile, apoi repetă totul de încă 3 ori; excelent stimulator al proceselor metabolice;
- masaj cu miere: aplicati miere lichida calda pe glezna inainte de culcare si frecati usor, masand tesuturile, timp de 5 minute; apoi înfășurați piciorul într-un șal cald și lăsați până dimineața; restabilește circulația sângelui și metabolismul în țesutul cartilaginos.
Abordarea tratamentului în clinici
Medicii clinicii au dezvoltat propria lor abordare pentru tratamentul bolilor precum artroza gleznei și piciorului. În timpul numirii inițiale, se efectuează o examinare amănunțită a pacientului, medicul ascultă cu atenție plângerile sale și istoricul bolii, după care prescrie studii suplimentare de laborator și instrumentale, inclusiv RMN. Abia după aceea medicul stabilește diagnosticul final, prescrie și convine cu pacientul asupra unui tratament complex. Se compune din:
- scheme moderne de tratament medicamentos și non-medicament al artrozei - medicamente, fizioterapie, terapie cu exerciții fizice și masaj, metode de fixare a gleznei;
- metode tradiționale de terapie orientală - acupunctură, moxibustie, presopunctură, diverse metode de kinetoterapie, inclusiv taping.
Acestea nu sunt toate metodele folosite în clinici. Medicii sunt capabili să combine metodele occidentale și orientale, accelerând semnificativ îmbunătățirea stării pacientului. Pacienții scapă rapid de durere, calitatea vieții lor se îmbunătățește semnificativ.
Combină tehnici dovedite ale estului și metode inovatoare ale medicinei occidentale.
Prevenirea artrozei piciorului
Pentru a reduce riscul de progresie a bolii, trebuie urmate următoarele recomandări:
- activitatea, exercițiile de terapie cu exerciții, înotul ar trebui să devină parte din viața ta;
- activitate fizică ridicată și orice factori traumatici ar trebui excluși; drumeția ar trebui să fie combinată cu odihna, dacă picioarele sunt rănite în timpul muncii, atunci merită să o schimbați;
- accidentările, mai ales iarna pe gheață, trebuie excluse prin gândirea modalităților de mișcare și a pantofilor folosiți;
- nutriția rațională este necesară pentru a restabili metabolismul, dar supraponderabilitatea este o încărcare suplimentară pentru gleznă, scăpați de ea;
- cursurile de tratament preventiv sunt o garanție a vieții fără durere.
Întrebări frecvente despre boală
La ce medic ar trebui să mă adresez pentru osteoartrita articulației gleznei și artroza piciorului? La medicul ortoped-traumatolog. Dar dacă boala s-a dezvoltat pe fundalul unui fel de proces reumatic, atunci la un reumatolog.
Ce predicții dau de obicei medicii? Este posibil să opriți progresia procesului degenerativ și să îmbunătățiți calitatea vieții în orice stadiu, dar cel mai bine este să faceți acest lucru la începutul bolii, nu așteptați să apară complicații.
Se poate dezvolta osteoartrita gleznei la copii? Poate după o accidentare sau pe fondul unei patologii congenitale.
Care sunt consecințele bolii? Artroza netratată duce la invaliditate. Dacă începeți să tratați la timp, este foarte posibil să păstrați funcția membrului. Tratamentul în etapele ulterioare va ameliora durerea și va îmbunătăți calitatea vieții.
Sunt leziunile sportive o cauză a osteoartritei gleznei? Da, accidentările sportive sunt una dintre principalele cauze ale acestei boli.
Este posibil să faci bandă de gleznă cu artroză? Este posibil, dar acest lucru ar trebui făcut de un specialist.
Artroza articulației gleznei este aproape întotdeauna rezultatul macro- sau microtraumatismului. Se derulează încet și imperceptibil la început. Prin urmare, tratamentul și reabilitarea în timp util după leziuni sunt atât de importante, precum și contactarea unui medic la primele semne de boală de gleznă.































