Cu osteochondroza coloanei vertebrale, mulți sunt familiarizați nu din angrenaje populare de pe ecranul TV, ci din propria lor experiență tristă. Statisticile sunt dure: până la 80% din populație suferă de această afecțiune, care, de asemenea, semnificativ mai tânără. Dacă plângerile anterioare cu privire la problemele coloanei vertebrale s -ar număra în principal printre generația mai în vârstă, acum osteocondroza copiilor nu mai surprinde pe nimeni. Și vina unui stil de viață sedentar și a „beneficiilor civilizației”.

Osteochondroza coloanei vertebrale cervicale este o boală progresivă polietiologică care se manifestă prin degenerarea discurilor intervertebrale și distrofia aparatului ligamentar al coloanei vertebrale. Toată lumea știe despre simptome de prima dată, dar aceste cunoștințe sunt fragmentare; Vom încerca să le structurăm, precum și să vorbim despre principiile diagnosticului și tratamentului osteochondrozei coloanei vertebrale cervicale.
Cauzele osteochondrozei
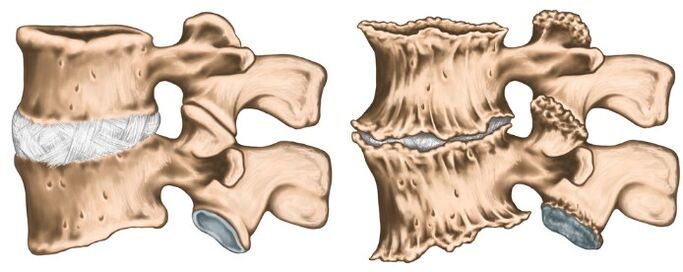
Știința medicală nu poate răspunde fără echivoc, motiv pentru care apare osteochondroza. Este cunoscut în mod fiabil faptul că stilul de viață sedentar pe care o persoană modernă este predispus să afecteze negativ progresia acestei boli. Este interesant faptul că atât hipodinamia, cât și o mulțime colosală de sportivi duc la procura discurilor. Un factor ereditar joacă un rol principal. Se disting următoarele motive:
- istoria ereditară împovărată;
- obezitate;
- hipodinamie;
- tulburări metabolice în corp;
- leziuni traumatice ale coloanei vertebrale;
- supraîncărcări statice lungi și lucrări asociate cu greutățile de ridicare (lucrează la computer, ridicarea greutății, mineri, mutători etc.);
- scolioză;
- situație de mediu disfuncțională;
- picioare plate și sarcină;
- hipotermie și stres, care adesea provoacă exacerbări ale bolii.
Există mai multe sindroame neurologice:
- Perialartrita de umăr -shoulder;
- rădăcină;
- cardiac;
- Sindromul arterei Vail.
Perialartrita de umăr -shoulder. Se caracterizează prin durere în gât, umăr, articulație umăr. Se formează cea mai importantă contractură neurogenă a articulației umărului, care este de natură protectoare, deoarece protejează nervul axilar de întindere (poză antalgică). Cu această poziție, mușchii care înconjoară articulația sunt în tensiune. Severitatea sindromului durerii depinde de gradul de exacerbare a osteochondrozei: de o ușoară limitare a amplitudinii mișcărilor din articulație la „umărul înghețat” astfel -numit, când orice mișcare provoacă dureri severe. Durerea se intensifică atunci când umărul este deviat și pronunțat, deoarece aceste mișcări îmbunătățesc tensiunea nervului axilar.
Sindromul Royshift (radiculit cervical). Cel mai adesea apare cu osteocondroză cervicală. În același timp, coloana vertebrală a nervului coloanei vertebrale este stoarsă din cauza „subsidenței” discurilor intervertebrale, precum și datorită creșterii osteofitelor sau proeminenței discurilor în direcția laterală. Sindromul durerii este specific: arderea intensă, ruperea, presarea durerii, care se intensifică și atunci când pacientul își mișcă capul. Poziția antalgică este, de asemenea, remarcată în mușchii gâtului, acestea sunt brusc încordate și dureroase, volumul mișcărilor este limitat. Există dureri în spatele capului, gâtului, pieptului din față, umărului, între omoplat. Întreruperea sensibilității în funcție de tipul de „jumătate-sacou cu mâneci scurte” este caracteristică.
Sindromul cardial. Numele sindromului este responsabil pentru sine: imaginea clinică este foarte asemănătoare cu angina pectorală. În acest caz, nu există nicio deteriorare organică a inimii, la înălțimea sindromului durerii, nu sunt detectate încălcări ale fluxului de sânge coronarian de către ECG, iar astfel de pacienți sunt bine tolerați. O caracteristică tipică cu angina pectorală: durerea are loc după luarea de nitrați, iar în cazul osteochondrozei nu se schimbă și se deranjează mult timp. Spre deosebire de angina pectorală, localizarea durerii este în principal în inima din stânga. Cu iritarea rădăcinilor segmentelor C8 - T1, sunt posibile tulburări de ritm sub formă de tahicardie și extrasystole. Acest lucru nu se datorează deteriorării sistemului de conducere al inimii, ci cu o încălcare a inervației simpatice a mușchiului cardiac (leziuni extracardice). În diagnosticul diferențial de angină pectorală și sindrom cardiac, liderul este faptul că, pe lângă plângerile cardiale, pacientul notează creșterea durerii în articulația umărului și gâtul asociat cu ridicarea sau mișcările dure.
Sindromul arterei Vail. Artera vertebrală are loc într -un canal format din găuri în procesele transversale ale vertebrelor. Această arteră este asociată, este responsabilă pentru alimentarea cu sânge către creier. În consecință, orice îngustare a acestui canal afectează foarte negativ nutriția țesutului creierului. Sindromul arterei vertebrale se dezvoltă direct atât cu compresia arterei în sine, cât și cu iritația plexului nervos simpatic, care este localizat în jurul său. Durerea în această patologie este arderea sau pulsarea în regiunea occipitală, cu răspândire la whisky, arcuri tutoriale, ciori. Se ridică atât pe una, cât și pe ambele părți. De obicei, pacienții asociază agravarea cu starea după somn într -o poză non -fiziologică, călătorii în transport, mersul pe jos. Cu simptome pronunțate, pierderi de auz, amețeli, zgomot la urechi, greață, vărsături, pierderea conștiinței și creșterea tensiunii arteriale. Astfel de simptome nu sunt specifice și sunt foarte asemănătoare cu reclamațiile din accidentul vascular cerebral cerebral. Această patologie se caracterizează prin sindromul Capelei Sixtine: o leșin care apare atunci când răsturnați capul înapoi (ischemie cerebrală severă). El a fost descris de vizitatori ai Capelei Sixtine din Vatican, când au examinat frescele din arcadele ei. De asemenea, este posibil să cadă fără pierderea conștiinței cu viraje ascuțite ale capului.
Ca orice diagnostic în medicină, diagnosticul de osteochondroză este stabilit pe baza plângerilor pacientului, anamneza bolii, examenul clinic și metodele de cercetare auxiliară. X -RADEA COPIEI CERVICALE în proiecții directe și laterale se realizează, dacă este necesar în poziții speciale (cu gura deschisă). În același timp, experții sunt interesați de înălțimea discurilor intervertebrale, de prezența osteofitelor. Dintre metodele de cercetare modernă, sunt utilizate cercetarea IAMR și CT, ceea ce fac posibilă verificarea diagnosticului cel mai precis. Pe lângă metodele enumerate de cercetare suplimentară, pot fi necesare consultări ale specialiștilor înrudiți (cardiolog, oftalmolog, neurochirurg), iar examinarea neurologului este pur și simplu vitală. Neurologul este angajat în tratamentul osteochondrozei, așa că, după ce a examinat pacientul, el va prescrie examenul minim necesar la discreția sa.
Tratamentul osteochondrozei
Osteochondroza este o boală polietiologică, pentru că un curs de terapie nu este vindecat. Nu puteți bea o „pastilă magică” și totul va trece, este necesar să vă schimbați fundamental stilul de viață, deoarece declanșatorul este hipodinamia. Cele mai tangibile rezultate sunt mai ușor de obținut în stadiul inițial al bolii, când reclamațiile sunt minime și nu există sindroame de compresie și artera coloanei vertebrale. În stadiul acut al bolii, când se prezne dureri pronunțate următoarele grupuri de medicamente: Sindromul durerii este pronunțat:
- Blocaj paravertebral terapeutic (pentru a ameliora durerea și îndepărtarea spasmului muscular);
- ANS;
- unguente care conțin AINS și acțiune reflexă;
- relaxante musculare;
- B Vitamine V.
Pe măsură ce procesul inflamator scade și ameliorarea sindromului de durere, acestea trec la tratamentul fizio-terapiei. Cel mai adesea se folosesc următoarele tehnici:
- terapie cu laser;
- electroforeză;
- acupunctură;
- Terapie de exerciții fizice;
- masaj terapeutic;
- Terapie manuală.
Este important să înțelegem că osteochondroza continuă cu perioade de exacerbare și remisiune, de aceea este foarte important să afectăm cauza și să nu tratăm ancheta.































